臺北榮總國際醫療中心主任暨移植外科主治醫師 劉君恕
113年6月,53歲潘女士在例行健檢發現體內一顆惡性腫瘤(圖一),病理報告說是「惡性平滑肌肉瘤」,盤根錯節緊緊扼住肝靜脈與下腔靜脈,直抵心臟。
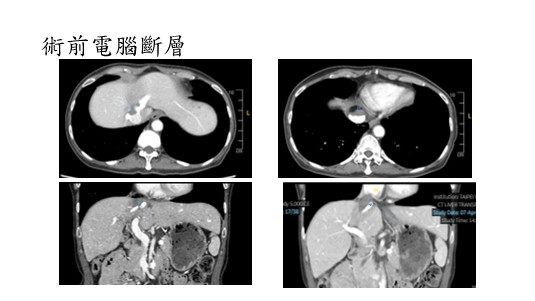
惡性平滑肌肉瘤(Leiomyosarcoma, LMS)是一種罕見且具侵略性的惡性腫瘤,源自平滑肌細胞,因為這些細胞存在於身體許多部位,如子宮、胃腸道或血管壁等,所以在身體任何部位都會發生。
其確切病因尚未明確,但基因突變、遺傳疾病、曾接受放射線治療的區域及某些化學物質暴露均被視為可能的危險因子。發生率為每百萬人口中僅約1至2例,好發於40至60歲族群,其中女性患上子宮惡性平滑肌肉瘤的機率較高。
由於發展迅速且不易察覺,早期診斷與治療至關重要。治療方式取決於腫瘤的部位、大小、是否擴散以及患者的整體健康狀況。包括手術、化療、放療、標靶與免疫療法等,但傳統的化學與放射治療,僅能苟延殘喘,唯有根除性切除手術,才是一勞永逸的治癒方法。
然而,腫瘤的險惡位置,讓眾多醫學中心紛紛搖頭,潘女士得到的答案都是:極度危險,難以切除乾淨,要根除腫瘤幾乎不可能!
今年三月,潘女士至臺北榮總一般外科王心儀主任門診,王主任連絡了我,經過一番腦力激盪,決定了手術方式(圖二):將肝臟從體內完整取出,在體外進行精準的腫瘤切除與肝靜脈重建;同時,心臟外科團隊啟動體外心肺循環,切除位於下腔靜脈及右心房的腫瘤,並重建下腔靜脈;最後,再將煥然一新的肝臟,重新「歸位」!也許有人覺得這如同電影情節般的天方夜譚,但我跟潘女士說我不想放棄她的治療,也希望她不要放棄自己。
這份手術構想拋向肝臟移植與心臟外科團隊時,「複雜度、困難度爆表!」是所有團隊成員共同的認知,大家都知道手術室裡的每一個步驟都容不得絲毫差池,任何一個環節的失誤,都可能讓生命之火熄滅。
經過無數次的團隊沙盤推演,也與潘女士及其家人充分溝通手術的極限風險後,仍獲得潘女士堅定不移的信任,於是4月9日進行此驚心動魄的「拆彈」手術。
上午10點,在麻醉科王審之醫師的精準掌控下,我、林釀呈醫師及鄒奕帆醫師以「賓士傷口」劃開腹部,小心翼翼地分離肝臟與下腔靜脈,尋找那危險的交會處。心臟外科團隊陳沂名醫師及郭景源醫師則在胸骨處開啟通道,架起體外心肺循環機。
當肝臟移植團隊果斷切開肝靜脈,赫然發現腫瘤緊緊黏附在右心房,在留下部分貼近心臟的腫瘤後,肝臟被小心地取出,浸潤在冰冷的保存液中,等待「重生」。
此時,手術進入最為關鍵的「體外」階段!肝臟移植團隊爭分奪秒,在體外對肝臟進行精準的腫瘤切除,並利用冰凍保存血管,完美重建了受損的肝靜脈。同一時間,心臟外科團隊也分秒必爭,切除了下腔靜脈及右心房的腫瘤,並以牛心包膜重建了下腔靜脈!由於體外心肺循環機的運行時間限制,移植團隊必須以迅雷不及掩耳的速度,將肝臟重新植回體內!當肝靜脈與肝門脈吻合,血液重新湧入肝臟的那一刻,生命的脈動彷彿再次被點燃!整形外科石育仲醫師以顯微手術接回兩條肝動脈,心臟外科也結束了長達五小時的體外循環。
整場手術從上午10時至午夜12時歷時14小時,每一分每一秒,都是醫護人員與死神的搏鬥!
由於肝臟自體移植用於困難切除的肝臟腫瘤,本身已是醫學領域的挑戰。而潘女士的案例更是結合了肝臟自體移植與心臟外科體外心肺循環的同步腫瘤切除,這在全球醫學文獻中,仍是鳳毛麟角,特別是針對血管平滑肌肉瘤的案例,更是屈指可數!術後至今六個月,潘女士狀況良好,無任何復發跡象(圖三)。
希望透過潘女士的案例,能鼓勵面臨類似困境的病患不輕易放棄,相信醫師,一起拚搏,爭取通往康復大道!

